Par Anne Goffard.
Un article de The Conversation
On ignore encore la provenance précise du coronavirus SARS-CoV-2 à l’origine de la pandémie de Covid-19 qui perturbe nos sociétés depuis le début de l’année. Les experts s’accordent cependant sur le fait qu’il a probablement été transmis à l’être humain par des animaux : des virus proches ont en effet été identifiés chez certaines chauves-souris, ainsi que chez le pangolin.
Le passage d’une espèce animale à une autre n’est pas simple : il implique des changements dans certaines parties du virus, telles que celles qui lui permettent d’entrer dans les cellules pour les infecter.
Ces transformations résultent de modifications de son génome, les mutations. Celles-ci permettent aussi aux virus qui ont changé d’hôte de s’adapter progressivement à leur nouvel « habitat », l’organisme humain dans le cas du SARS-CoV-2.
Que sait-on des mutations qui ont affecté ce nouveau coronavirus, depuis le début de la pandémie ? Ont-elles, comme certains n’hésitent pas à l’affirmer, rendu le virus moins virulent ? Différents isolats du SARS-CoV-2 sont-ils en circulation ? Que sait-on de ces diverses souches de coronavirus ?
SARS-CoV-2 : muter et s’adapter
Après avoir réussi à pénétrer dans nos cellules, les virus piratent leur machinerie normalement destinée à fabriquer les composants cellulaires et l’utilisent pour réaliser de multiples répliques d’eux-mêmes. Ces copies ne sont pas toujours parfaites : leur matériel génétique présente parfois des différences avec le matériel génétique du virus de départ.
Ces mutations plus ou moins importantes ont des conséquences diverses. Si certaines peuvent être sans effet, d’autres peuvent modifier la virulence du virus, ou sa capacité d’infection.
Les mutations jouent aussi un rôle dans l’adaptation des virus à leur nouvel hôte, lorsqu’ils infectent une nouvelle espèce. Le coronavirus OC43 est un exemple de ce mécanisme d’adaptation. Ce virus qui infectait initialement les bovins est passé dans la population humaine à la fin du XIXe siècle. Il s’y est adapté, et continue depuis à y circuler, provoquant des rhumes chez les adultes et les enfants.
Jusqu’ici, nous n’avons jamais pu étudier les mécanismes d’atténuation qui résulteraient de l’adaptation d’un coronavirus à un nouvel hôte. En effet, jusqu’à la survenue du SARS-CoV-2, il n’existait aucun exemple suffisamment récent d’émergence suivie d’une circulation massive dans la population.
La situation actuelle change évidemment les choses : nous allons étudier avec attention ce qui se passe au niveau de ce coronavirus, mais pour l’instant nous n’avons pas assez de recul pour tirer des conclusions.
Les mutations, une question d’enzymes
Les enzymes chargées de répliquer le matériel génétique des virus sont appelées « réplicases ». Celles-ci sont les principales responsables de la variabilité des virus. Leur précision de copie est en effet plus ou moins grande. Les réplicases des virus à ADN (que l’on appelle aussi « ADN polymérases ») sont hautement fidèles : elles font peu d’erreurs en recopiant le génome, si bien que ces virus ont une séquence génétique très stable. Elle varie peu, ce qui signifie que ces virus changent peu au fil des générations.
Les réplicases des virus à ARN sont en revanche généralement peu fidèles. Elles se trompent souvent lorsqu’elles fabriquent des copies, et leurs erreurs peuvent se traduire par des mutations. Cette mauvaise fidélité des polymérases des virus à ARN est à l’origine de la très grande variabilité du VIH et des virus grippaux, notamment.
Les coronavirus font cependant exception, car leurs génomes sont relativement stables (pour des virus à ARN). Cela s’explique par la présence d’une protéine « accessoire » capable de corriger les erreurs introduites par la réplicase lors de la copie. Toutefois, si cette protéine accessoire améliore les choses, elle n’empêche pas totalement les erreurs.
Dès le début de la pandémie de SARS-CoV-2, les virologues ont donc scruté les séquences des génomes des isolats circulant dans diverses régions du globe, à la recherche de mutations qui modifieraient l’infection (petite mise au point technique : un isolat est un virus obtenu à partir d’un échantillon clinique, c’est-à-dire prélevé sur un patient. On parle de « souche virale » lorsqu’on a ensuite réussi à cultiver ce virus en laboratoire, et qu’on a pu analyser sa séquence génétique pour caractériser ses spécificités).
Traquer les virus mutants
La détection des virus mutants est rendue possible grâce à la base de données GISAID, qui répertorie les séquences du SARS-CoV-2 et les met à disposition de la communauté scientifique, en libre accès.
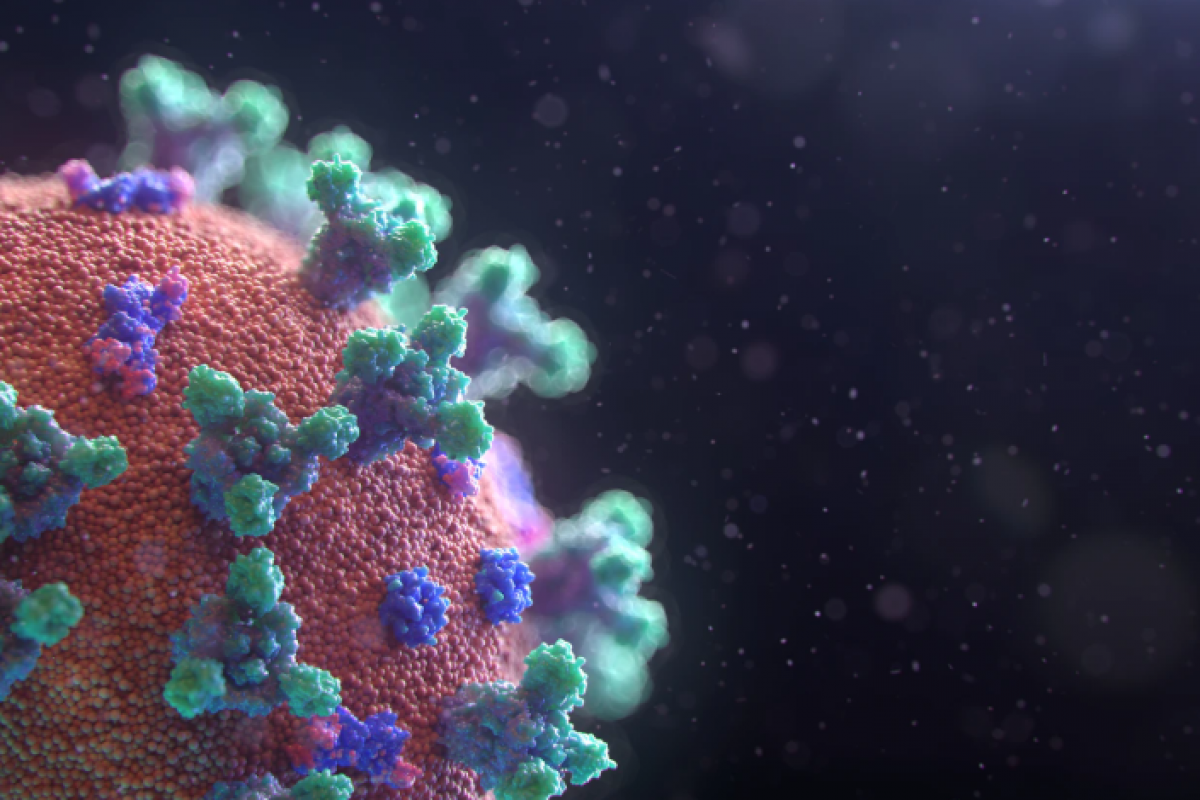
Au début du mois de mars 2020, les spécialistes ont détecté une mutation touchant à la séquence génétique utilisée par le coronavirus pour produire une de ses protéines, la glycoprotéine Spike (ou S). Celle-ci sert de « clé » au virus pour pénétrer dans les cellules humaines qu’il infecte.
Baptisée D614G, cette mutation augmente la capacité du SARS-CoV-2 à infecter les humains. Elle confère donc aux virus qui la portent un avantage sur les autres. C’est ce qui explique que progressivement, durant le mois de mars 2020, le virus mutant est devenu majoritaire parmi les isolats circulants, prenant la place des virus qui ne portaient pas cette mutation avantageuse.
Cependant, à ce jour, aucune étude n’a démontré que cette modification avait un impact sur la sévérité de l’infection.
Plus récemment, d’autres mutations ont été repérées par des équipes asiatiques. L’hiver austral se termine en effet dans les pays de l’hémisphère sud, où le SARS-CoV-2 a beaucoup circulé durant la mauvaise saison. L’analyse d’échantillons a révélé que chez 25 % des patients, certains coronavirus présentent des délétions, notamment une délétion dite « Δ382 » : il « manque » un morceau de matériel génétique à ces virus. Cette délétion semble avoir été présente dès le début de l’épidémie, mais elle n’avait pas été détectée.
La région touchée est impliquée dans les interactions avec le système immunitaire des êtres humains et modulerait la réponse antivirale des personnes infectées. Toutefois pour l’instant, aucune étude ne permet de conclure sur l’impact de cette autre mutation majeure.
D’autres mutations sont apparues sur le génome du SARS-CoV-2 : plus d’une centaine ont été décrites. Elles semblent moins répandues pour le moment, puisqu’elles ne sont constatées que sur un faible pourcentage des séquences du matériel viral du SARS-CoV-2 qui ont été publiées jusqu’ici. Leurs conséquences éventuelles sur la réplication virale ou l’infectiosité ne sont pas connues.
Un virus qui évolue
Ces résultats montrent, comme on s’y attendait, qu’en circulant chez l’être humain, le coronavirus SARS-CoV-2 évolue. La surveillance de sa variabilité est un élément primordial de la prise en charge de la pandémie.
Elle permet non seulement de clarifier la façon dont la Covid-19 rend les gens malades, mais aussi de comprendre comment les humains répondent à l’infection. Prendre la mesure de cette variabilité est aussi central dans le contexte de la recherche vaccinale, en particulier concernant les modifications subies par la glycoprotéine S, une des cibles principales des candidats vaccins.
Cette surveillance nécessite de séquencer le génome du SARS-CoV-2 et de disposer d’équipes couplant les compétences de virologues et de bio-informaticiens pour interpréter les données.
Malheureusement, les scientifiques doivent faire face à plusieurs obstacles : les séquenceurs haut débit, qui permettent de « lire » le matériel génétique du virus, sont chers, le séquençage du génome complet des coronavirus nécessite une certaine technicité et des budgets conséquents, l’analyse des données peut être longue pour obtenir des résultats solides et concluants…
L’investissement dans cette surveillance est un choix de politique de santé publique qui mériterait d’être davantage réfléchi dans notre pays.
Anne Goffard, Médecin, Professeure des Universités – Praticienne Hospitalière, Université de Lille
Cet article est republié à partir de The Conversation sous licence Creative Commons. Lire l’article original.
![]()
![]()




Merci à l’auteur pour cet article très intéressant.
Lire l’article de Cell sur la mutation du virus.
https://www.sciencedirect.com/science/article/pii/S0092867420308205
“Ont-elles, comme certains n’hésitent pas à l’affirmer, rendu le virus moins virulent ?”
Pour prendre le problème par l’autre bout, recense-t-on un seul cas de mutation qui aurait rendu un virus plus virulent et plus contagieux ? Notez que si c’était le cas, nous serions déjà tous morts, ainsi que les virus, ce qui ne serait pas une stratégie gagnante pour eux.
En dehors des Etats obèses, aucun parasite ne tue la population dont il profite.
Bonjour Cavaignac.
Lisez l’article de Cell. La mutation augmenté la charge virale.
“We found that the G614 variant grows to a higher titer as pseudotyped virions. In infected individuals, G614 is associated with lower RT-PCR cycle thresholds, suggestive of higher upper respiratory tract viral loads, but not with increased disease severity”
Très intéressant. Le lien entre charge virale, contagiosité et sévérité n’est pas simple. Il semble qu’une charge virale importante ne rend pas nécessairement plus contagieux, alors qu’elle est nécessaire pour l’être. C’est pourquoi la systématisation d’un TT qui réduit rapidement la charge virale chez les individus (HCQ par exemple) freine l’extension de l’épidémie et contribue à réduire létalité et mortalité. Si on ne sait pas l’utilité de l’HCQ pour les individus (même si on a un faisceau de preuves positives), c’est surtout en terme de santé publique que ce médicament a son utilité.
Par ailleurs, il n’y a pas de lien entre la contagiosité et la sévérité de la maladie. Le pire des cas serait une série de mutations qui rendrait un virus à la fois plus contagieux et plus sévère. Un tel cas est-il documenté ?
Toujours dans cell.
“Infectiousness and transmissibility are not always synonymous, and more studies are needed to determine whether the D614G mutation actually led to an increase in number of infections and not just higher viral loads during infection. ”
et
“We found no significant association between D614G status and disease severity as measured by hospitalization outcomes. ”
Ce qui est intéressant, c’est que l’Asie, l’Allemagne, la NZ ont eu des formes peu ‘infectante’, ce qui explique des bons résultats (pas que, l’Espagne a eu aussi une forme peu infectante).
Pour intéressants que soient ces débats scientifiques – mais les virus, ceux qui mutent ou pas feront toujours partie de nos vies – nous ne devons pas oublier que le but de cette ingenierie sociale est l’établissement d’une dictature. C’est urgent.
La nouvelle stratégie du gouvernement va être d’utiliser les préfets (aux ordres) qui endosseront l’impopularité.
https://www.atlantico.fr/pepite/3592300/coronavirus–de-nouvelles-mesures-restrictives-vont-etre-deployees-a-bordeaux-rassemblements-ehpad-masques-bars-famille-
Je ne savais pas que le covid 19 avait muté pour développer une paranoïa galopante.
Pas besoin d’être paranoïaque pour s’inquiéter des dérives actuelles. Voir les délirantes propositions du Conseil scientifique vendredi dernier qui font vraiment froid dans le dos, surtout quand on voit le peu de réaction de nos concitoyens.
Nos concitoyens ont manifestement réagi ! Ils ont menacé de faire perdre un bon nombre de points dans les sondages à leur président, et il a désavoué son conseil scientifique. Ca reste insatisfaisant, mais ils ont fait ce qu’ils pouvaient, que leur demanderiez vous de plus ?
Le sondage des sans dents, merci Hollande, n’intéresse pas le président…. D’ailleurs, il s’intéresse à quoi en réalité ?
Il s’intéresse aux puits gravitationnels issus de la diversité (les trous noirs quoi!)
Le fendage des fendants?
Il s’intéresse à sa réélection, même virtuelle.
Les gouvernements successifs en France, ont toujours tout raté, de la baisse du chômage à la lutte contre l’islamisme.
Comment voulez-vous qu’ils réussissent la mise en place d’une dictature ?
Les mesures prises par nos préfets ressemblent bien plutôt à la sentence de Isabelle Saporta à propos des maires écolos : au moins une c.nnerie par jour !
“le but de cette ingenierie sociale est l’établissement d’une dictature.”
Diriez-vous que le but d’un virus humain est d’exterminer l’humanité ?
Un effet n’est pas une stratégie et une stratégie n’est pas un but. Un but est essentiellement humain, alors qu’un système (même très éloigné du vivant au sens que nous lui donnons) possède une stratégie et des effets.
Une virologue chinoise affirme que le coronavirus a été fabriqué dans le laboratoire de Wuhan!!
http://feedproxy.google.com/~r/drzz/Pxvu/~3/KNFUZTH6K60/?utm_source=feedburner&utm_medium=email
Bon courage pour trouver l’étude qui ne serait pas de la fausse science, dans quelques années quand le sujet ne sera plus politique et ne rapportera rien à son auteur à part de la notoriété.. Monnayable évidement.
Merci à l’auteur pour cet excellent article !